Згідно з діючим на сьогодні наказом Міністерства охорони здоров’я України від 21.12.2012 р. № 1118 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при цукровому діабеті 2-го типу», госпіталізація пацієнтів із цукровим діабетом (ЦД) 2-го типу для призначення/зміни режиму інсулінотерапії не є обов’язковою. Протоколом передбачено, що призначення інсулінотерапії віднесено до компетенції лікаря-ендокринолога, і відсутня прив’язка до необхідності проведення госпіталізації.
Проведення госпіталізації у випадках, не визначених протоколом, може бути визнане порушенням його положень і може бути підставою для притягнення лікаря до відповідальності. Безпідставна госпіталізація для призначення препаратів інсуліну може ускладнити пацієнтам реалізацію їх права на отримання медичної допомоги та створити бар’єри при отриманні ними необхідних препаратів.
За останні роки значно розширився спектр антигіперглікемічних препаратів (рис. 1). Так, з 1950-х років для лікування пацієнтів із ЦД здебільшого застосовували нейтральний протамін Хагедорна (НПХ) та інсулін ленте, а починаючи з 2000-х років стали доступні аналоги із тривалішою дією, а також стабільнішим профілем фармакокінетики/фармакодинаміки, такі як інсулін гларгін-100, деглюдек та гларгін-300.
У багатьох рандомізованих клінічних дослідженнях доведена перевага застосування аналогів інсуліну порівняно з НПХ-інсуліном. Так, у багатоцентровому відкритому рандомізованому паралельному 24-тижневому порівняльному дослідженні M.C. Riddel та співавторів (2003), в якому використовували стратегію «лікування до досягнення мети», оцінювали ефективність застосування інсуліну гларгіну-100 та НПХ-інсуліну. Усього у дослідженні взяли участь 756 пацієнтів чоловічої статі з надмірною масою тіла та ЦД 2-го типу. Пацієнтів рандомізовано на дві групи: у 1-й застосовували інсулін гларгін-100, у 2-й — НПХ-інсулін (рис. 2).
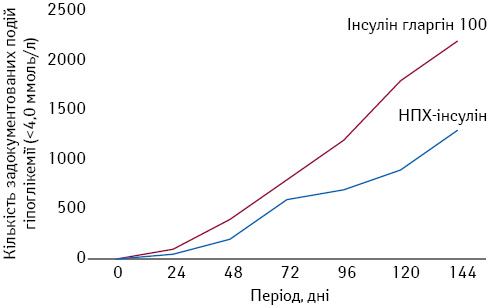
Результати свідчать, що при застосуванні інсуліну гларгін-100:
- на 25% більше пацієнтів досягли цільового рівня глікозильованого гемоглобіну (HbA1c) <7% без задокументованої нічної гіпоглікемії (р<0,05);
- на 21–48% були нижчі показники інших категорій симптоматичних гіпоглікемій порівняно із НПХ-інсуліном;
- на тлі аналогічного зниження рівня HbA1c інсулін гларгін-100 викликав значно менше всіх симптоматичних та нічних гіпоглікемій порівняно з НПХ-інсуліном.
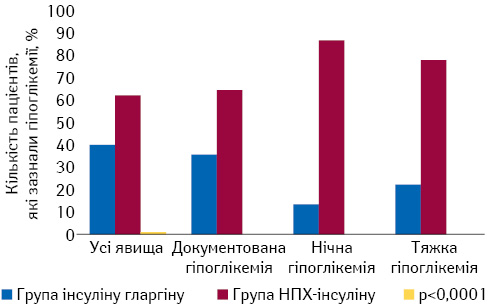
У порівняльному клініко-економічному дослідженні IDEAL (2011) оцінювали застосування інсуліну гларгіну та НПХ-інсуліну у 349 пацієнтів із ЦД 2-го типу в реальній клінічній практиці на базі 30 українських центрів (Бездетко Н.В., Кириченко О.Н., 2014). Результати дослідження продемонстрували, що у два рази більше пацієнтів групи аналогового інсуліну досягли глікемічних цілей порівняно з групою НПХ-інсуліну (табл. 1). Також у дослідженні продемонстровано, що застосування інсуліну гларгіну-100 супроводжується меншою кількістю усіх видів гіпоглікемій у пацієнтів із ЦД 2-го типу порівняно з НПХ-інсуліном (рис. 3).
Таблиця 1. Результати дослідження IDEAL
| IDEAL (період дослідження — 6 міс) | ||
|---|---|---|
| Досліджувана група | Кількість пацієнтів, які досягли цільового рівня, % | |
| HbA1С ≤7,5% | Глюкоза у крові натще ≤5,5–7,0 ммоль/л | |
| Інсулін гларгін, % | 49,5 | 47,2 |
| НПХ-інсулін, % | 21,8 | 26,4 |
| р | <0,05 | <0,05 |
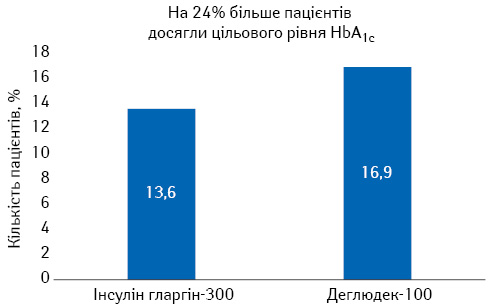
В іншому дослідженні BRIGHT (2019) оцінювали ефективність застосування інсуліну гларгіну-300 та інсуліну деклюдек-100 у пацієнтів із ЦД 2-го типу, які раніше не застосовували інсулін. Продемонстровано, що пацієнти, які застосовували інсулін гларгін-300, мали нижчий ризик розвитку гіпоглікемії в період титрації, на 43 та 24% більше пацієнтів досягли контролю HbA1c <7% без розвитку гіпоглікемії порівняно із застосуванням інсуліну деглюдек-100 у період титрації (рис. 5).
Таким чином, при застосуванні аналогів інсулінів існує більше шансів досягти компенсації ЦД порівняно із НПХ-інсуліном. Адже аналоги інсуліну є ефективнішими, безпечнішими, економічно доступнішими та зручнішими, що особливо важливо при здійсненні менеджменту пацієнтів в умовах телемедицини.
При стартовій інсулінотерапії аналог людського інсуліну пролонгованої дії розглядається як альтернатива людському в разі, якщо:
- пацієнт потребує допомоги доглядача чи медичного працівника для введення інсуліну;
- спосіб життя пацієнта обмежений регулярними симптоматичними епізодами гіпоглікемії;
- пацієнту необхідно два рази на добу застосовувати ін’єкції НПХ-інсуліном у комбінуванні з пероральними гіпоглікемічними препаратами;
- пацієнт не може використовувати пристрій для введення НПХ-інсуліну.
Перехід на аналог інсуліну пролонгованої дії з НПХ-інсуліну є необхідним у разі, якщо:
- пацієнти не досягають цільового рівня HbA1С у зв’язку зі значною гіпоглікемією, або
- пацієнти відчувають значну гіпоглікемію при прийомі НПХ-інсуліну, незалежно від досягнутого рівня HbA1С, або
- пацієнти не можуть використовувати пристрій для введення НПХ-інсуліну, або
- пацієнти потребують допомоги доглядача чи медичного працівника для введення інсуліну.
Досягнення глікемічних цілей в амбулаторних умовах
В усіх сучасних рекомендаціях зазначено, що досягнення глікемічних цілей (табл. 2) є основним критерієм ефективності гіпоглікемічної терапії.
Таблиця 2. Рекомендовані глікемічні цілі Американської діабетичної асоціації (American Diabetes Association — ADA)
| Глікемічні цілі | ||
|---|---|---|
| <7% | <6,5% | <8% |
| Рекомендований рівень для більшості невагітних дорослих пацієнтів | Вибірково для окремої категорії пацієнтів:
Якщо можливо — досягти цільового рівня без суттєвих гіпоглікемій або інших побічних ефектів терапії |
Для окремої категорії пацієнтів із:
У пацієнтів, яким важко досягти глікемічної цілі, незважаючи на навчання самоконтролю ЦД, відповідний моніторинг рівня глюкози та призначення ефективних доз гіпоглікемічних препаратів, включно з інсуліном |
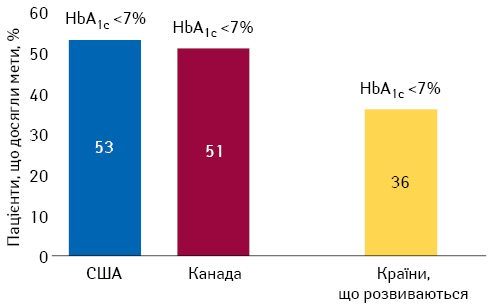
Відомо, що рівень компенсації ЦД є запорукою виживання пацієнтів. Наявні на сьогодні дані свідчать, що в Україні лише 13–18% пацієнтів із ЦД на інсулінотерапії є компенсованими, у розвинених країнах цей показник становить вище 51% (рис. 4).
Недосягнення цільових рівнів глікемії у майбутньому призведе до суттєвого зростання ризику серцево-судинних захворювань. Так, стійке підвищення HbA1c >7% більше 1 року у пацієнтів із ЦД 2-го типу підвищить ризик розвитку інфаркту міокарда на 67% та інсульту на 51%. Окрім того, у пацієнтів зростає ризик розвитку макроангіопатії нижніх кінцівок, що може підвищити ризики ампутації.
Критеріями вибору інсулінотерапії в амбулаторних умовах є:
- ефективність інсуліну у досягненні HbA1c <7,0%;
- інсулін із низьким ризиком розвитку гіпоглікемічного стану;
- зручність і простота ініціації та титрації дози;
- зручність і простота введення.
Для досягнення глікемічних цілей в амбулаторних умовах необхідно дотримуватися п’яти терапевтичних кроків:
Крок 1. Визначення глікемічних цілей.
Крок 2. Вибір інсуліну.
Крок 3. Вибір стартової дози препарату.
Крок 4. Вибір схеми титрації.
Крок 5. Контроль цільових рівнів глікемії.
Ефективність призначеного лікування визначається не лише фактом прийому чи введення препарату, але й адекватністю дози, яка підбирається до досягнення цільових рівнів. Суть методу інсулінотерапії полягає у підборі доз інсуліну, адекватних метаболізму, дієті та фізичному навантаженню пацієнта з метою досягнення контролю рівня глікемії.
Висновки
1. Ендокринолог поліклініки може призначати/змінювати режим інсулінотерапії в амбулаторних умовах, а саме — вибирати препарат інсуліну, ініціювати інсулінотерапію, переводити пацієнта з НПХ-інсуліну на аналоги інсуліну і титрувати дозу інсуліну.
2. Глікемічні цілі можуть бути досягнуті в амбулаторних умовах.
3. Аналоги інсуліну є препаратами вибору в амбулаторній інсулінотерапії.
Список використаної літератури
- Бездетко Н.В., Кириченко О.Н. (2014) Фармакоэкономический анализ применения инсулина гларгин при сахарном диабете 2-го типа в условиях реальной клинической практики в Украине. Междунар. эндокринол. журн., 3: 77–82 (http://nbuv.gov.ua/UJRN/Mezh_2014_3_16).
- МОЗ України (2012) Наказ МОЗ України від 21.12.2012 р. № 1118 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при цукровому діабеті 2 типу» (https://dec.gov.ua/wp-content/uploads/images/dodatki/2012_1118/2012_1118_nakaz.pdf).
- МОЗ України (2014) Наказ МОЗ від 26.03.2014 р. № 220 «Про внесення змін до Методичних рекомендацій щодо призначення препаратів інсуліну хворим на цукровий діабет у закладах охорони здоров’я» (https://ips.ligazakon.net/document/MOZ22423).
- Cheng A.Y., Rosenstock J., Ritzel R. et al. (2018) Similar Glycemic Control and Less or Comparable Hypoglycemia with Insulin Glargine 300 U/mL (Gla-300) vs. Degludec 100 U/mL (IDeg-100) in Insulin-Naïve T2DM on Antihyperglycemic Drugs ± GLP-1 Ras — The BRIGHT Randomized Study. Diabetes, 67 (Suppl. 1) (https://doi.org/10.2337/db18-301-OR).
- Riddle M.C., Rosenstock J., Gerich J. et al. (2003) The Treat-To-Target Trial: Randomized Addition of Glargine or Human NPH Insulin to Oral Therapy of Type 2 Diabetic Patients. Diab. Care, 26(11): 3080–3086 (doi: 10.2337/diacare.26.11.3080).





